Diabetes mellitus é um grupo de doenças nas quais o nível de glicose no sangue em humanos é aumentado em comparação com pessoas saudáveis. Os principais sintomas são o aumento da sede, micção frequente, fadiga e infecções fúngicas que não podem ser curadas. Pode haver perda de peso inexplicável, queda na visão, enfraquecimento da memória e outros problemas.
Diabetes mellitus refere -se a patologias endócrinas. A doença é caracterizada por um desequilíbrio da homeostase (constância do ambiente interno), devido à falha da função intra -regional do pâncreas e à regulação metabólica prejudicada.
O principal sinal clínico de diabetes é um açúcar no sangue aumentado (hiperglicemia). Um nível saudável de açúcar no sangue no estômago vazio em um adulto não deve ir além dos limites de 5, 5 mmol/L. Em pessoas mais velhas, é permitido um ligeiro aumento de indicadores (não mais que 1 mmol/L).
Patogênese (origem) da doença
O principal papel no desenvolvimento da doença é desempenhado pela insulina. Este é um hormônio endócrino (intra -setor) produzido pelo pâncreas. No corpo, ele desempenha várias funções vitais:
- Entrega de glicose (fonte de energia principal) no tecido e nas células.
- Regulação do número de cetonas (corpos de acetona - produtos de metabolismo tóxico).
- Estimulação da síntese de glicogênio de alto peso molecular (reserva de glicose).
- Fortalecendo a produção de proteínas e inibição de sua decaimento.
Com a desestabilização da produção e consumo de insulina, o controle sobre os processos metabólicos listados é perdido e o diabetes se desenvolve. Diabetes mellitus é incurável. A terapia de erradicação, capaz de destruir o processo destrutivo no corpo ou iniciá -lo na direção oposta, não existe. O diabetes pode estar doente, independentemente da idade e do sexo. Alterações patológicas no metabolismo e na produção de hormônios surgem sob a influência de vários fatores que determinam a tipificação da doença.
Tipos e causas da doença
A classificação dos principais tipos de doença no primeiro e segundo é baseada na etiologia (causas da ocorrência) e nas táticas terapêuticas utilizadas.
O primeiro tipo
O diabetes dependente da insulina do diabetes tipo 1 (CID 1), caso contrário, é formado na infância e na idade da juventude e pode ser congênito. É caracterizado pela perda da eficiência do pâncreas. O corpo não é capaz de desempenhar uma função endócrina para a produção de insulina. Na ausência de um condutor hormonal, a glicose está concentrada no sangue.
Células do cérebro, sistema nervoso, epiderme, aparelho muscular e todos os outros órgãos e sistemas não recebem uma nutrição completa. Ao mesmo tempo, as células da própria glândula experimentam fome de açúcar, o que leva a afastar. O acúmulo não controlado de cetonas é o perigo de intoxicação global do corpo. Nas crianças, essa condição é facilmente transformada em cetoacidótica com uma possível morte.
Razões
Duas razões principais para o desenvolvimento do ISD 1. Autoimune. É uma conseqüência da falha do sistema imunológico, que ignora as funções de proteção e produz anticorpos que destroem as células pancreáticas. O gatilho (impulso) à ativação dos processos patológicos é:
- Doenças da gênese viral: HIV e AIDS, porco (caxumba), variedades de vírus herpéticos (citomegalovírus, kosaki, epstein-barra).
- Múltiplas alergias.
- Uma dieta não saudável (a predominância de carboidratos rápidos) contra o fundo de baixa atividade física, obesidade.
As reações autoimunes podem surgir como resultado de tratamento incorreto com certos tipos de medicamentos. A segunda razão é uma predisposição genética (presença hereditária no corpo de genes danificados). A doença se desenvolve devido à dominância dos genes afetados, uma mutação recessiva (herança através de ambos os pais).
Um pool genético modificado não é uma garantia de 100% do desenvolvimento da doença. No nascimento, a criança recebe uma predisposição hereditária, e não o diabetes. Nesse caso, uma transmissão indireta de informações genéticas não é excluída. Se os pais são saudáveis, uma tendência ao diabetes pode ser herdada de avós e avós.
O segundo tipo
O diabetes tipo 2 dependente da insulina (INZSD 2) se desenvolve em pessoas da categoria de idade 40+. Ao contrário do tipo juvenil, o pâncreas mantém capacidades intra -regionais e produz insulina de forma estável. A glicose é acumulada no sangue devido ao fato de que a resistência à insulina progride-uma violação da resposta ao hormônio (suscetibilidade de células ao hormônio e a capacidade de gastá-lo completamente). Devido ao não seguro crônico de insulina no estágio grave da doença, sua síntese cessa.
Razões
A principal razão para a ocorrência da resistência à insulina é a obesidade. Outros fatores que provocam o desenvolvimento do diabetes tipo 2 incluem:
- Patologias crônicas do pâncreas, órgãos do sistema hepatobiliar, doenças cardiovasculares.
- Uma paixão prejudicial por bebidas alcoólicas.
- Violação do comportamento alimentar (vícios gastronômicos a doces, apetite não controlado).
- Falha funcional do córtex adrenal devido à terapia longa com medicamentos contendo hormônios.
- Angústia (estresse psico -emocional crônico).
Além disso, há hereditariedade disfuncional. Esse fator é acionado em conjunto com esses motivos em 80% dos casos. O risco de desenvolver o aumento da doença nas mulheres no período prelimatérico e durante a menopausa. Isso se deve a uma mudança no status hormonal e a um conjunto de excesso de peso.
Adicionalmente
Outros tipos de diabetes incluem:
- GSD (diabetes gestacional de mulheres grávidas). Ele se desenvolve na segunda metade do período perinatal. As razões são: aumento da carga no pâncreas, uma diminuição na produção de insulina devido à alta atividade dos hormônios esteróides sexuais (progesterona).
- Lada-diabetes (diabetes autoimune latente de adultos). Ele se desenvolve de acordo com um tipo dependente de insulina, mas tem sintomas do segundo tipo.
- Modi-diabetes (grupo de doenças genéticas).
Importante! Diabetes mellitus não se aplica a doenças contagiosas!
Devido à origem não infecciosa, é impossível infectar com diabetes através do sangue, gotículas no ar ou outras maneiras.
Estágios e sintomas
Todos os tipos de doenças têm estágios progressivos de três estágios do curso com a adição de inúmeras complicações. A intensidade dos sintomas depende do estágio da doença:
- Inicial (inicial) ou compensado. Devido à operação total do mecanismo compensatório, sob a influência de medicamentos e dieta, é mantida controle estável sobre a quantidade de glicose no sangue. Sujeito a recomendações médicas, possíveis complicações não podem se declarar.
- O estágio médio de subcompensação. Nesta fase, os sintomas do diabetes crescem, doenças concomitantes (complicações) são manifestadas. Torna -se difícil restringir os indicadores de glicemia no nível permitido, uma vez que o corpo funciona na fronteira das capacidades.
- Descompensado, ou estágio final. É caracterizado por um alto nível de açúcar e a falta da capacidade de estabilizá -lo. O corpo perde a capacidade de combater a patologia e suportar o desenvolvimento de complicações. Essa condição passa facilmente para diabética que, seguida pela morte.
Os principais sintomas
O diabetes mellitus resistente à insulina distingue uma corrente latente. Os sintomas pronunciados podem não aparecer por vários anos, pois não têm características características. Os diabéticos em potencial geralmente não prestam atenção suficiente a uma mudança no bem -estar no início da doença. O aumento do nível de glicose no sangue é detectado por acidente em um exame médico planejado ou com base nos resultados de uma análise bioquímica prescrita quando o paciente está circulando.
A doença do tipo 1 se desenvolve em modo forçado, os sintomas são expressos intensamente (especialmente em crianças). A busca prematura de ajuda médica representa uma séria ameaça à saúde e à vida humanas. A manifestação dos sintomas do tipo 1 e 2 é semelhante. Os principais sinais indicando a alta concentração de açúcar no sangue são:
- Reduzindo as capacidades físicas e mentais.
- CSU (síndrome da fadiga crônica) e disania (distúrbio do sono).
- Polidipsia (sede permanente).
- Pollakiuria (esvaziamento intensivo da bexiga).
- Síndrome cefálgica (dor de cabeça) associada à pressão arterial cronicamente alta (pressão arterial).
- Hiperidrose (intensificação da transpiração).
- Polifagia (um aumento no apetite não regulamentado pelo cérebro).
- SARS e resfriados sistemáticos que ocorrem como resultado do enfraquecimento da imunidade.
- Regeneração a longo prazo da epiderme (pele) após dano.
Diabetes mellitus progressivo caracteriza:
- O cheiro de amônia da cavidade oral (com o desenvolvimento de um tipo de doença juvenil).
- Alterando a estrutura das placas de unhas (estratificação) e cabelos (secura, quebradiça).
- Hiperqueratose (ceratinização de uma camada de pele nos pés), com descamação prejudicada (esfoliação).
- Dermatomicose (doença fúngica de unhas e pele).
- Terangiectasia (estrelas vasculares) progredindo em uma rede vascular pronunciada sob a pele.
- Astenia (inferioridade neuropsicológica).
- Ataxia (violação da coordenação).
- Transtorno da memória, visão, atenção.
- Irritabilidade desmotivada, substituída pela apatia.
- Taquicardia (violação da função cardíaca rítmica).
- Artralgia (não dor inflamatória nas articulações).
- Passezhestia (dormência das pernas), convulsões, uma sensação de queimação nos membros.
- Extinção da libido (atração sexual).
Os sintomas de gênero estão em mulheres-candidíase (fungo vaginal), nomts (violação do ciclo oval-codescripto), em homens-uma ereção fraca (até a disfunção erétil, caso contrário, impotência), alopecia (calvície). Falhas reprodutivas posteriores são unidas, com uma incapacidade característica de concepção de uma criança.
Adicionalmente
Manifestações específicas incluem as seguintes síndromes de diabetes:
- A síndrome Moriac é um desvio de desenvolvimento em crianças com diabetes juvenil.
- Síndrome de Somoji - "saltos" de açúcar devido à terapia incorreta da insulina.
- Resistência metabólica à insulina.
- Síndrome da manhã da manhã - Hiperglicemia com o estômago vazio.
Com complicações pronunciadas da doença, a síndrome de Raynaud se junta - uma violação da circulação sanguínea nos membros com passagens dolorosas.
Complicações comuns do diabetes
A expectativa de vida no diabetes depende em grande parte da prevenção de complicações. A razão para a deficiência e morte do paciente, na maioria das vezes, são as primeiras consequências do diabetes e não conformidade com as regras de terapia. As complicações são classificadas como agudas e crônicas. No primeiro caso, uma deterioração no poço pode se desenvolver de vários dias a várias horas.
Os estados agudos são uma crise diabética provocada pela hiperglicemia ou uma rápida diminuição do açúcar no sangue (hipoglicemia). A crise hipoglicêmica é caracterizada por uma queda na glicose a um nível crítico de 2, 8 mmol/L, quando uma pessoa perde a consciência. A crise hiperglicêmica é de três tipos, dependendo dos sintomas e gatilhos para o desenvolvimento:
- Hiperosmolar (o principal motivo é o tipo de diabetes tipo 2 não controlado).
- Laktacidótico (se desenvolve devido ao acúmulo de ácido lático no plasma sanguíneo e nos tecidos periféricos do sistema nervoso).
- DKA, ou cetoacidose diabética (acúmulo de cetonas de corpos no sangue devido à deficiência de insulina).
Sem assistência médica de emergência, o estado de uma crise, como regra, não o faz. Caso contrário, os pacientes desenvolvem um coma diabético. As complicações crônicas são de natureza prolongada do desenvolvimento. A mais comum e grave na natureza do curso são as angiopatias (lesões diabéticas dos vasos sanguíneos) devido à composição alterada do sangue e distúrbios circulatórios.
O que é a angiopatia depende da localização de seu desenvolvimento:
- Alterações patológicas nos vasos do aparato renal (nefropatia) com o desenvolvimento subsequente de insuficiência renal.
- Danos ao sistema vascular do cérebro (encefalopatia), ameaçando demência (demência adquirida).
- Angiopatia dos vasos coronarianos, como resultado: ataque cardíaco, doença cardíaca coronariana (doença cardíaca coronariana).
- Micro e macroangiopatia dos vasos sanguíneos das extremidades inferiores, com o desenvolvimento do pé diabético (a seguir, pernas gangrenas).
- Transtorno do suprimento sanguíneo à retina dos olhos (retinopatia) com a ameaça de perda completa de visão.
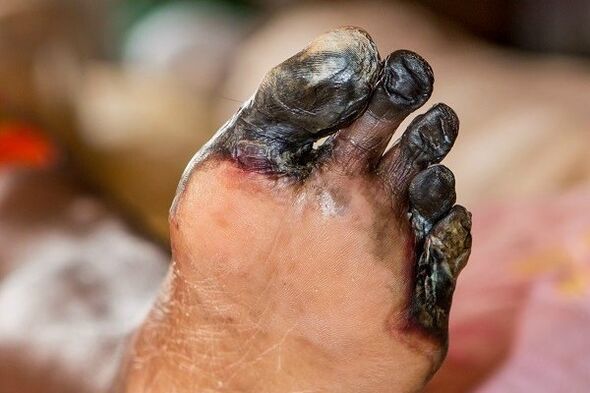
As angiopatias levam à atrofia das fibras nervosas (neuropatia diabética).
Diagnóstico de laboratório
O diabetes pode ser diagnosticado apenas através do exame de sangue de laboratório para o conteúdo quantitativo da glicose. Um exame abrangente inclui vários tipos de testes:
- A análise básica do capilar (do dedo) ou sangue venoso.
- GTT (teste de glucosotolerante) para determinar o grau de absorção de glicose.
- Análise para o nível de hemoglobina glicosilada (glicada) HbA1c (avaliação retrospectiva da glicemia em 4 meses).
- Exames de sangue para a quantidade de anticorpos para glutamatdecarboxilase (anticorpos GAD) para determinar o tipo de diabetes.
- Análise de urina para proteínas e glicose (em pessoas saudáveis, não há dados na urina).
Além disso, são prescritos procedimentos de diagnóstico de hardware: ECG, ultrassom, angiografia (estudo vascular).
Os princípios básicos do tratamento
Diabetes mellitus não tolera negligência do tratamento. Viver com essa doença significa tratado em modo permanente. A terapia da patologia é baseada no uso de medicamentos e nutrição alimentar. As principais tarefas do tratamento: para trazer os indicadores de glicemia aos valores regulatórios o mais próximo possível, diminuir a progressão da doença, atrasar o desenvolvimento de complicações concomitantes.
Métodos de tratamento básico:
- Terapia com insulina (a introdução da insulina médica da injeção para simular sua produção natural em 1 tipo de doença).
- Drogas para comprimento de açúcar comprimido (com tipo dependente de insulina).
- Dieteterapia (conformidade com as regras da dieta "Tabela No. 9").
- Classes de exercícios de fisioterapia.
Importante! O esquema e as doses de injeções de insulina são prescritos por um endocrinologista individualmente. Os medicamentos saharard também são selecionados em cada caso individual.
É permitido usar o medicamento tradicional:
- Produtos de madeira (casca, rins).
- Misturas imunoestimuladoras de nozes e frutas secas permitidas (ameixas, figs, maçãs).
- Ervas curais (dente de leão, bardana, erva de St. John, crianças, urtigas, etc. ).
- Produtos de mel (limitado) e apicultura.

Antes de usar receitas de medicina não tradicional, é necessário obter a aprovação do endocrinologista participante/
Previsão
Como o diabetes se refere a condições irreversíveis, a questão de quantos anos as pessoas com esse diagnóstico vivem em todos os diabéticos. Ninguém vai pegar a figura exata. Existem certos dados de estatísticas médicas, segundo as quais o ciclo de vida com um tipo de insulinto é reduzido em 5-8 anos. Com doença dependente de insulina, diminui as mulheres por 19 a 20 anos, na metade masculina da população -por 10 a 12. No entanto, o critério de gênero não é um indicador primordial do número de anos destacados pelos diabéticos.
A qualidade de vida é da principal importância que o paciente é capaz de aumentar de forma independente. Se você não pode se livrar do diabetes, é necessário aprender a gerenciá -lo, ou seja, mantenha -se sob controle claro. Isso ajudará a diminuir o processo de desenvolvimento de complicações - a principal causa da mortalidade precoce dos diabéticos.
Faça uma vida com o diabetes o mais completo possível e aumente sua duração, você só pode observar todas as recomendações médicas. Os endocrinologistas aconselham fortemente as aulas na "Escola de Diabetes", onde todos os métodos para melhorar a qualidade de vida, evitam consequências negativas e táticas de tratamento em detalhes.
Resultados
É impossível eliminar o diabetes. Com esse diagnóstico, uma pessoa deve receber tratamento adequado para a vida, aderir a uma dieta e abandonar vícios. As principais causas da doença são:
- Hereditariedade desmontada.
- Funções de imunidade prejudicadas.
- Um estilo de vida prejudicial.
Para o diagnóstico oportuno, é necessário ouvir cuidadosamente uma mudança no poço -estar passando regularmente por um exame de laboratório para o conteúdo de glicose no sangue. Quanto tempo eles vivem com patologia depende do controle de alta qualidade sobre o diabetes.























